











Knorpelzelltransplantation
Die MACT – matrixgekoppelte autologe Chondrozytentransplantation oder körpereigene Knorpelzelltransplantation – bietet die Möglichkeit, größere und große Knorpeldefekte Grad 3 und 4 (Outerbridge Klassifikation) von mehr als 2-3 cm² wieder mit meist hyalinartigem Knorpel, d.h. dem gesunden Knorpelgewebe sehr ähnlichem Knorpelgewebe, zu rekonstruieren.
Bei korrekter Indikationsstellung, adäquatem Verhalten des Patienten und richtiger Nachbehandlung sind gute und sehr gute Ergebnisse in 70-80% der Fälle zu erwarten.
Die MACT wird seit über 30 Jahren angewandt. Sie ist das am besten untersuchte Operationsverfahren in der Orthopädie und Unfallchirurgie. Da die MACT seit 2007 in der Europäischen Union als Medikament eingestuft wird, sind für deren Zulassung Studien und ein Wirksamkeitsnachweis, wie für Arzneimittel, erforderlich.
Um als Operateur und Klinik eine Knorpelzelltransplantation durchführen zu dürfen, müssen aufwendige Zertifizierungs- und Schulungsmaßnahmen erfolgen, und eine Genehmigung bei der zuständigen Bezirksregierung eingeholt werden.
Auch für die Transplantation selbst ist ein umfangreicher bürokratischer Aufwand erforderlich, sodass die Methode trotz hoher Effektivität und guter Erfolgsaussicht nur von relativ wenigen Ärzten und Kliniken angeboten wird.
Die reinen Kultivierungskosten belaufen sich auf ca. 4.500-6.000 Euro. Bei korrekter Indikationsstellung und Berücksichtigung aller administrativer Auflagen, einschließlich der Auflage den Fall in eine Studie einzubringen, und vollständiger Dokumentation, werden die Kosten neben den Operations- und Krankenhauskosten in aller Regel von den Krankenkassen übernommen. Mittlerweise gibt es den USA, England und Deutschland Studien, die die Wirtschaftlichkeit des ACT-Verfahrens trotz der relativ hohen Kosten belegen.
Indikation zur MACT:
Knorpeldefekte Grad 3 und 4 (Outerbridge), d.h. Knorpeldefekte die bis auf den Knochen reichen, und die Größer als 2-3 cm² sind.
Kontraindikationen zur MACT:
- Ursächliche Begleiterkrankungen, die nicht gleichzeitig behandelt werden, zum Beispiel eine Kreuzbandverletzung oder ein X -oder O-Bein.
- Funktionell weitgehend entfernter Meniskus im betroffenen Gelenkanteil.
- Fortgeschrittene Arthrose.
- Sogenannte Kissing lesions, bei denen 3-4 gradige Knorpelschäden auch an der direkt gegenüberliegenden Knorpelfläche vorliegen.
- Entzündliche Gelenkerkrankungen wie Rheuma.
- Bei Kindern und Jugendlichen mit noch offenen Wachstumsfugen an den Knochen (< 13-16 J.) besteht eine relative Kontraindikation für eine Knorpeltransplantation, da von den Krankenkassen die Kostenzusage hierzu noch nicht gesichert ist und daher speziell beantragt werden muss, obwohl eine ACT für Kinder genauso gute und eher noch bessere Ergebnisse als bei Erwachsenen erwartet werden können
Günstige Voraussetzungen für ein gutes Ergebnis:
- Junger Patient unter 30-35J
- Aktiver Sportler
- Keine Voroperationen
- Männlich
- Kurzer Symptomzeitraum (12 Monate)
- Ein Defekt u. Defektgröße mehr als 2-3 cm²
- Nichtraucher
Ungünstige Voraussetzungen:
- knochenmarkstimulierende Voroperation ( P=.041)
- weibliches Geschlecht ( P=.033)
- MACT der ersten Generation d.h. Abdeckung der flüssigen Knorpelzellen mit einem Knochenhautlappen und nicht wie aktuell mit einer synthetischen resorbierbaren Membran( P=.028)
- verschiedene Voroperationen am selben Knie (P=.002)
- Beschwerdeanamnesedauer > 1-2 Jahre
- Raucher
Technik:
Für die körpereigene Knorpeltransplantation (MACT) sind zwei Operationen im Abstand von ca. 3 bzw. 6-8 Wochen, je nach kultivierender Firma, erforderlich.
Bei der ersten Operation wird arthroskopisch die Indikation überprüft und sofern keine Kontraindikation besteht, eine kleine Menge Knorpelgewebe aus einem nicht belastetem Bezirk gewonnen. Diese Knorpelbiopsie wird per Eilboten zu einem der zwei in Deutschland ansässigen und zugelassenen Speziallabors gesandt. Dort werden die Knorpelzellen in einem aufwändigen Kultivierungsverfahren aus den Biopsien isoliert und in speziellen Nährlösungen im sterilen Brutschrank vermehrt.
Bei der Kultivierung durch die Firma TETEC (Novocart®) in Reutlingen bei Stuttgart werden die Knorpelzellen in Fremdspenderblut ca. 3 Wochen vermehrt und dann auf eine Kollagenmembran (Matrix) aufgebracht, und so als Kollagenflies oder
Kollagengel zur Transplantation der operierenden Klinik für den zweiten Eingriff wieder per Eilbote an ca. 3 Wochen zurückgesandt.
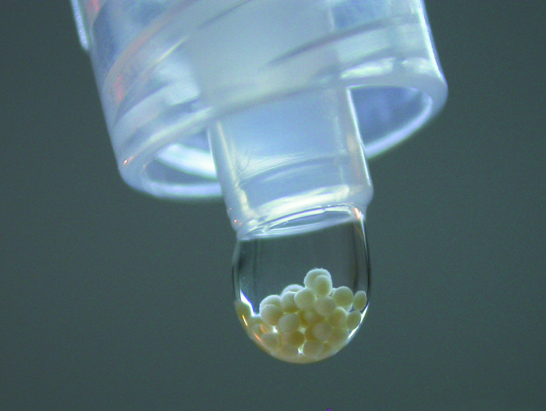
Bei der Kultivierung durch die Firma co.don (Spherox®) in Teltow bei Berlin werden die Knorpelzellen ebenfalls aus der Biopsie isoliert, im Eigenblut des Patienten kultiviert und durch ein spezielles Verfahren dazu gebracht schon in der Kultur sich nicht nur zu vermehren, sondern auch schon Knorpelgewebe zu produzieren. Dadurch benötigt man bei diesem Verfahren keine Fremdmatrix (Kollagenmembran) und kann zur Transplantation nach einem längeren Kultivierungszeitraum von ca. 6-8 Wochen sogenannte Knorpelzellhaufen mit Knorpelgewebe zur Transplantation zur Verfügung stellen.
Bei der zweiten Operation werden die kultivierten Transplantate über eine Arthroskopie, oder je nach Lage, Größe oder zusätzlichem Eingriff über eine Miniarthrotomie (kleine Gelenkeröffnung), in den zur Transplantation vorbereiteten Defekt eingebracht. Diese Operation geschieht kurzstationär mit 3-5 Tagen Aufenthalt im Krankenhaus.
Link zu intraoperativen Bildern
Welche Gelenke sind dafür geeignet?
Die häufigste Anwendung der MACT findet am Kniegelenk statt, wobei mit den neuen Techniken alle Bezirke transplantiert werden können. Immer öfter findet die Behandlung auch am Hüftgelenk und noch relativ selten am Sprunggelenk statt, wenn die Mikrofrakturierung, die an diesem Gelenk in den meisten Fällen langfristige Erfolge zeigt, versagt. Seltenere Indikationen finden sich am Schultergelenk.
Wie verläuft die Nachbehandlung?
Jeder Patient erhält einen genauen, individuellen Nachbehandlungsplan.
In der Regel wird nach 24 Stunden Bettruhe mit aktiver und passiver krankengymnastischer Übungsbehandlung begonnen. Eine Motorschienenbehandlung (hierbei bewegt eine elektrisch betriebene Schiene das Knie, ohne dass das Gelenk belastet wird) sollte für die gesamte Zeit, meist 6 Wochen erfolgen, damit sich eine möglichst gute Ersatzknorpelqualität bildet. Eine solche Motorschiene sollte Ihnen vor Entlassung für zu Hause verordnet werden, wobei auch hier oft die Kostenübernahme mit der Krankenkasse zu klären ist.
Das zugelassene postoperative Bewegungsausmaß richtet sich nach der Defekt-Lokalisation und den Begleiteingriffen wie Kreuzbandplastik, Meniskusnaht, Kniescheibenstabilisierung oder Beinachskorrektur. In einfachen Fällen ist eine sofortige freie Beweglichkeit erlaubt. Bei ungünstiger Defekt-Lokalisation oder komplexeren Operationen darf die Beugung nur stufenweise gesteigert werden. Hierzu kommen Gelenkschienen (Orthesen) zur Anwendung. Spätestens nach 6 Wochen darf das betroffene Knie frei bewegt werden.
Eine Entlassung aus der stationären Behandlung ist meist nach wenigen Tagen möglich. Allerdings ist streng darauf zu achten, dass das operierte
Bein für insgesamt 6 Wochen mehrere Stunden täglich bewegt, aber in vielen Fällen nur mit maximal 20 kg teilbelastet wird. In dieser Zeit soll bis zur Belastung mit mind. halbem Körpergewicht täglich Thromboseprophylaxe (meist Thrombosespritzen) verabreicht werden. In manchen Fällen kann mit dem Einsatz spezieller Entlastungsorthesen schon eine Vollbelastung nach 4 Wochen erfolgen.
Nach 6 Wochen (in manchen Fällen auch früher) erfolgt ein schmerzadaptierter Belastungsaufbau.
Bis zur Vollbelastung können je nach Situation 6-12 Wochen vergehen!
Nach dieser Zeit sollten Sie wieder Ihre gewohnte Alltagstätigkeit aufnehmen können. Wandern, Radfahren und Schwimmen sind ebenfalls möglich.
Sprung- und Laufsportarten sollten jedoch 12 Monate lang nicht durchgeführt werden.
Wie sind die Behandlungsergebnisse?
In den letzten 25 Jahren wurden weltweit ca. 25.000 Knorpeltransplantationen vorgenommen. In zahlreichen zum Teil hochkarätigen Studien konnte die Wirksamkeit und Effektivität der Knorpeltransplantation auch in der mittel- und langfristigen Nachbeobachtung nachgewiesen werden. Die MACT zeigt hierbei zwischen 75% u. 92% der Patienten gute und sehr gute Ergebnisse bis zu 20 Jahre postoperativ. Dabei gibt es ab einer Defektgröße über 4 cm² bis heute noch keine Alternative zur MACT und auch bei einer Defektgröße von ca. 2,5 cm² konnte eine leichte Überlegenheit der MACT gegenüber der OCT bzw. OATS, d.h. den Knorpel-Knochentransplantationen, nachgewiesen werden. Gegenüber den knochenmarkstimulierenden Verfahren MFX und NF besteht im Langzeitverlauf eine deutliche Überlegenheit der MACT.
Jüngere Patienten (bis 35J) haben die besten Ergebnisse. Auch die Zahl der Voroperationen und die Dauer der Leidensvorgeschichte spielt eine gewichtige Rolle für das Endergebnis.
Die Ergebnisse bleiben meist auch im Langzeitverlauf stabil und verbessern sich zum Teil sogar noch.
In der arthroskopischen Technik verbessert sich das Ergebnis bis zum 18 Monat postoperativ. Bei der offenen Technik dauert es bis zu 24 Monaten.
Im MRT konnte 9-18 Jahren nach der Knorpeltransplantation gezeigt werden, dass der Regeneratknorpel in vielen Fällen ähnliche Qualität besitzt wie der gesunde Umgebungsknorpel.
Gewebeproben aus dem Transplantatbereich nach mehr als 18 Monaten postop nach MACT besaßen bei beschwerdefreien Patienten 83% normales, hyalines Knorpelgewebe, insgesamt bei 45% der Patienten nahezu gesundes, ausgereiftes Knorpelgewebe.
Sportliches Training nach MACT verbessert das Langzeitergebnis und sollte mindestens 2-3 Jahre postop durchgeführt werden.
Patienten, bei denen in einer Voroperation mit Mikrofrakturierung der Defektbereich bearbeitet wurde, zeigen 3 mal häufiger Komplikationen, wie zum Beispiel Transplantatversagen, als nicht voroperierte Patienten.
Die Knorpeltransplantation der ersten Generation besitzt die größte Versagensrate mit 27%. Die MACT der dritten Generation, also mit den kultivierten Knorpelzellen in synthetische Matrix eingebettet und großer Gelenkeröffnung hat noch 5% Versagensquote und die MACT der dritten Generation in arthroskopscher Technik nur noch 1,4%.
Risikofaktoren für ein erhöhtes Revisionsrisiko sind:
- Knochenmarkstimulierende Voroperationen wie Mikro- oer Nanofrakturierung
- ACT der ersten Generation (flüssige Knorpelzellen mit Knochenhautlappen)
- Mehrere Voroperationen am selben Gelenk
- Tendentiell weibliches Geschlecht
- Tendentiell Raucher
Die aktuelle Studienlage zeigt, dass junge, nicht voroperierte, sportlich aktive Patienten, mit kurzem Beschwerdeintervall, und einem Knorpeldefekt größer als 2,5-3 cm² besonders gute Voraussetzungen für eine Knorpeltransplantation besitzen.
Hier können Sie sich einen Video-Film über eine Knorpeltransplantation-Patientengeschichte anschauen.

